什麼是 睪丸癌?
瞭解 睪丸癌 首先要認清其起源。胰腺腫瘤是一種罕見的惡性腫瘤,發生在 Vater 腫瘤,這是膽管和胰管結合的重要交界處。膽汁和消化酵素在此流入小腸,在消化和營養吸收過程中扮演重要角色。
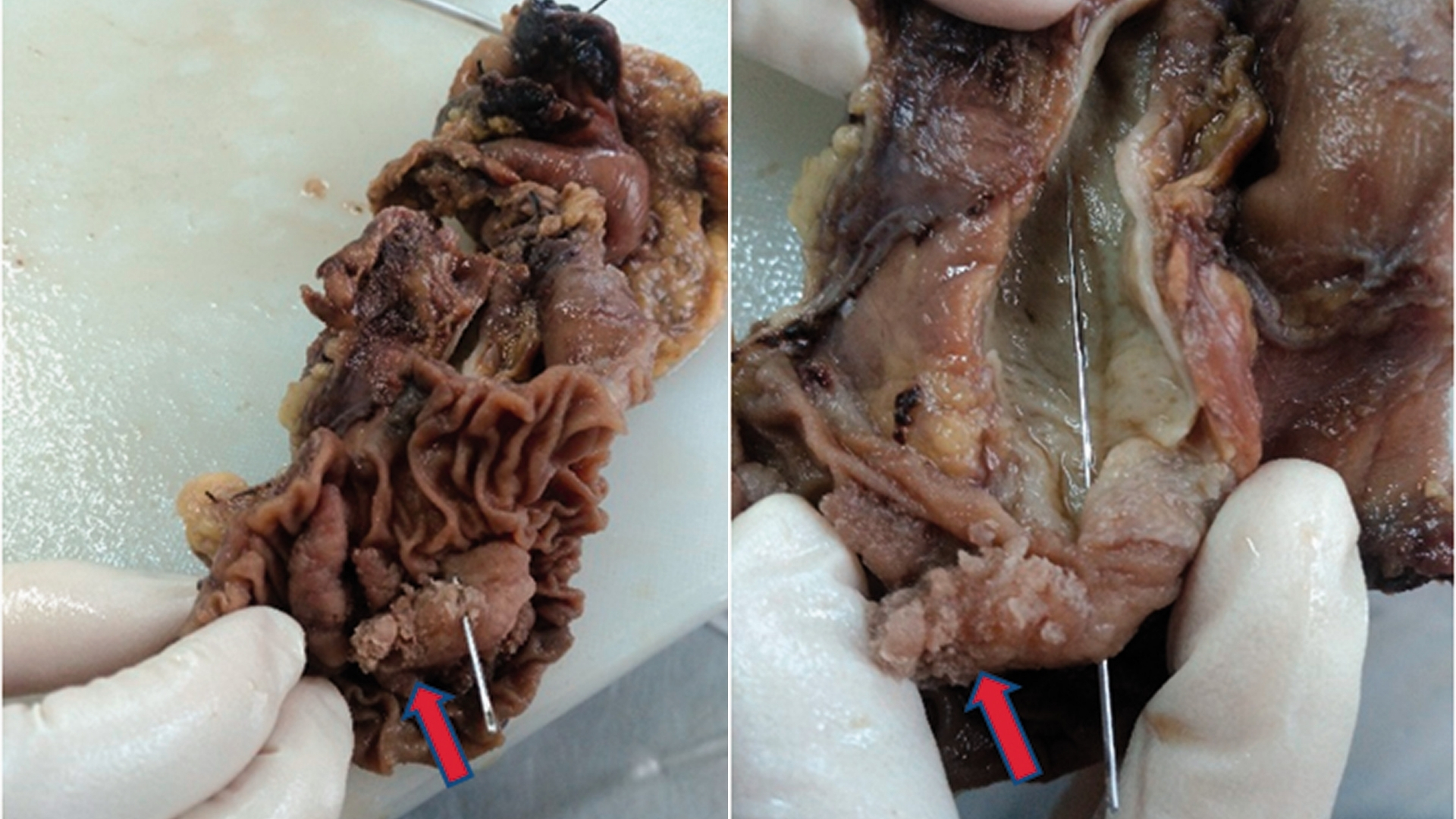
從生物學的角度來看,膀胱癌是由於細胞異常生長所引起,主要是腺細胞(腺癌)。與許多癌症一樣,它也會出現新陳代謝重整的現象:細胞透過醣酵解(即著名的糖酵解作用)顯示出葡萄糖用量增加。 沃伯格效應.在胰腺癌中,這種新陳代謝的改變會導致細胞消耗葡萄糖的速度比正常細胞快 200 倍,從而提供了潛在的治療目標。
雖然胰臟癌被認為相對罕見,但在全世界的胃腸道惡性腫瘤中,胰臟癌約佔 0.2%。在包括香港在內的亞洲地區,近數十年來胰臟癌的發病率逐漸上升,部分原因與生活方式及人口老化有關。
最常影響 50 到 70 歲的人,男性的胰臟癌發病率略高於女性。遺傳傾向,包括家族性腺瘤性息肉病 (FAP) 和林奇症候群 (Lynch Syndrome),在某些家族中會造成較高的風險,因此強調在有遺傳傾向的族群中進行警覺性篩檢的重要性。
膀胱癌對患者的情緒和身體影響深遠。患者經常會出現黃疸、腹部不適、體重意外下降、疲倦、噁心和大便顏色改變等症狀。在香港,經診斷的病人經常面對情緒和心理上的壓力,因此必須採取體恤和全面的護理方法。
- 黃疸(皮膚和眼睛發黃)
- 腹痛
- 體重下降和食慾不振
- 疲勞和虛弱
- 糞便蒼白、油膩
鑒於 Otto Warburg 等諾貝爾獎得主以及最近的諾貝爾獎得主 Allison 和 Semenza 所描述的代謝脆弱性,針對細胞能量機制的現代代代謝療法大有可為。以香港為基地的癌症治療先驅李國華博士創新性地將新陳代謝腫瘤學與傳統治療結合,顯著改善了超過 12,000 名癌症患者的療效和生活品質。
深入探索 癌症生物學 或預約最先進的 診斷篩檢 可在 AllCancer 獲得。
瞭解睪丸癌的成因與風險因素
瞭解胰臟癌的根本原因和風險因素有助於早期介入,最終改善患者的療效。胰臟癌主要是由遺傳傾向、環境影響和個人生活方式決定所造成。
遺傳和家族史因素
基因突變會大幅增加罹患膀胱癌的風險。家族性腺瘤性息肉病 (FAP) 的特徵是在結腸/直腸有數百至數千個息肉,會顯著增加胰腺癌的風險。同樣地,Lynch 綜合症也與胃腸道惡性腫瘤 (包括胰臟癌) 的增加有關。
- 家族性腺瘤性息肉病 (FAP)
- 林奇症候群(遺傳性非息肉病結腸直腸癌)
生活方式與環境因素
某些環境和生活方式也扮演關鍵角色。吸煙會顯著增加胃腸道癌症的風險,在全球與癌症有關的死亡率中,吸煙約佔 25%-30%。在亞洲,尤其是香港,儘管已採取公共衛生措施,但吸煙率仍然令人擔憂。
- 吸煙
- 高脂肪、低纖維飲食
- 肥胖和久坐的生活方式
- 長期飲酒
- 接觸某些工業化學物質
代謝脆弱性和細胞依賴性
胰腺癌研究的一個突破性領域與新陳代謝的脆弱性有關,例如葡萄糖和谷氨酰胺的依賴性。胰腺癌細胞嚴重依賴葡萄糖透過有氧醣酵解(沃伯格效應)產生能量,並依賴穀胺產生核苷酸、蛋白質和其他對增殖和存活至關重要的細胞成分。
- 與正常細胞相比,葡萄糖代謝增加了 200 倍
- 約 50% 依靠谷氨酰胺合成核苷酸
- 潛在的治療弱點,例如代謝通路抑制劑
亞洲特有的區域風險
在香港和更廣泛的亞洲地區,獨特的區域風險因素導致胃腸道癌症 (包括闌尾癌) 發病率較高。香港流行的 B 型肝炎感染與胃腸道癌症之間的強烈相關性,證明有必要進行針對性的區域篩檢。
- B 型和 C 型肝炎感染率
- 大量食用醃製及加工食品
- 都市生活方式與污染曝露日益增加
意識和早期干預策略,如基因篩查和定期檢查,使個人有能力降低風險,並在惡性腫瘤的早期階段發現。AllCancer 與 MD Anderson 和深圳前海泰康等機構合作,利用全球研究推出以創新為重點的預防計劃和早期檢測框架。
探索革命性的治療方法,例如 AllCancer 的開創性 4D 治療,獲得美國、歐盟、日本和中國的全球專利支持,如何針對胰臟癌新陳代謝的弱點,改變生命。
掌控您的健康--- 探索 AllCancer 提供的核心療法 今天就加入無數其他成功患者的行列,例如 John 的肺癌緩解或 Jane 的鼓舞人心的戰鬥和成功緩解第 4 期乳癌。
睪丸癌的症狀
瞭解與絨毛膜癌相關的症狀對於早期診斷和顯著改善預後結果至關重要。經常觀察到的症狀通常與腫瘤的位置有關,腫瘤的位置靠近瓦特鞍(Ampulla of Vater),也就是膽管和胰管與小腸相接的地方。識別這些症狀可以及時進行醫療評估和處理。
睪丸癌的常見症狀
腫瘤的大小和患者所處的階段不同,其臨床表現也會有很大的差異。以下是最常見的胰臟癌症狀:
- 黃疸(皮膚和眼睛發黃)
- 持續性上腹部疼痛,通常向背部放射
- 體重下降和食慾不振
- 疲勞和全身無力
- 糞便呈淺色或黏土色(表示膽管阻塞)
- 因血液中膽紅素過多而導致深色尿液
- 噁心和偶爾嘔吐,通常與消化道阻塞有關
- 消化不良或進食少量食物後有飽肚感
- 胃液倒流或胃灼熱
- 晚期可觸及的腹部腫塊
癌症分期的症狀
症狀會因癌症階段的不同而有顯著的差異,這強調了早期發現和及時治療介入的重要性:
- 早期胰臟癌: 輕微黃疸、輕微消化道不適、偶爾腹部不適、體重輕微下降。
- 中期髓腫癌: 明顯黃疸、腹痛常放射至背部、體重明顯減輕、輕度至中度疲勞。
- 晚期胰臟癌: 嚴重黃疸、體重極度減輕、顯著疲勞、可觸及的腹部腫塊、持續且不斷升級的腹痛、噁心和嘔吐發作。
所表現的症狀反映出潛在的腫瘤生物學及其對局部解剖結構 (例如膽管和胰臟血流) 的影響。腫瘤生長會導致阻塞症狀和新陳代謝改變,與觀察到的臨床主訴一致。
及早識別是最重要的。 觀察到這些症狀時,立即進行醫療評估可獲得最佳的早期處理,並顯著改善預後結果。 探索我們的診斷資源,及早發現胰臟癌。
胰臟癌的分期與存活率
癌症診斷時的癌症分期評估可讓您了解預後情況和適合的治療途徑。每個階段都有其獨特的特徵和度身訂造的治療方案。我們特別針對香港及亞洲地區的病人,提供特定階段的數據。
第 1 期 - 鱗狀上皮癌
第 1 期癌症是局限於安瓿和緊鄰組織的局部腫瘤,沒有明顯的淋巴結受累。
- 腫瘤通常小於 2 公分。
- 治療方式主要包括手術切除 (Whipple 程序或十二指腸部分切除術)。
- 可根據轉移風險評估輔以輔助療法。
- 此階段的存活率明顯較高,五年存活率約為 85-95% (香港癌症資料統計中心 2024)。
第 2 期 - 鱗狀上皮癌
第 2 期胰臟癌通常顯示中等大小的腫瘤或局部淋巴結受累,但無遠端轉移。
- 腫瘤大小從 2 公分到更大不等,附近有一或兩個淋巴結可能受累。
- 手術切除仍是前線治療方法,通常會搭配輔助化療或放射治療。
- 治療創新的進展顯著改善了預後情況,5 年的存活率約為 70-80%。
第 3 期 - 鱗狀上皮癌
在第 3 期,癌症經常擴散至周圍組織和區域淋巴結。這些腫瘤擴散需要全面的多模式治療策略。
- 腫瘤生長速度較快,並有相當多的淋巴結受累。
- 越來越多的治療方法結合手術切除、化學療法、放射治療,以及特別針對癌細胞能量依賴性的標靶新陳代謝治療。
- 目前報告的存活率反映出細心管理癌症的成效,約有 50-65% 的人存活超過 5 年,尤其是當運用新陳代謝療法提高治療精確度時。
第 4 期 - 鱗狀上皮癌
第 4 期代表轉移性胰臟癌,惡性細胞透過身體擴散到繼發部位,例如肝臟、肺部和腹腔。
- 常見的轉移部位包括肝臟、肺部和淋巴系統。
- 治療方式通常包括全身性化療、針對新陳代謝弱點的標靶藥物療法、精準腫瘤學、免疫療法,以及最先進的創新療法組合。
- 儘管在傳統上具有挑戰性,AllCancer 的開創性治療創新在慢性疾病管理上已逐漸展現成功,約有 30-40% 的患者在過去 3 年中獲得顯著的疾病穩定及長期生存期。
李國華博士領導的 2024 年香港臨床試驗系列等突破性臨床研究,牢牢立足於代謝脆弱性開發策略(特別是沃伯格效應和癌症谷氨酰胺依賴性破壞),不斷擴大慢性管理晚期胰腺癌的發展潛力。
要選擇最佳的治療途徑,瞭解您的癌症階段是必要的。 探索依階段量身打造的詳細治療方案。
胰臟癌傳統療法的限制
化學治療: 高療效卻有嚴重副作用
雖然化療仍是治療胰臟癌的標準方法,但其全身用藥經常會造成重大的不良影響。由於化療的非選擇性,患者經常會出現身體衰弱的反應。
- 骨髓抑制: 化療藥物通常會誘發骨髓抑制,顯著降低白血球、紅血球和血小板的數量。根據最近的綜合腫瘤學研究 (JAMA Oncology, 2023),接受髓腫癌化療的患者中,約有 78% 會出現中性粒血球減少症,導致更容易感染和出血。
- 心肌毒性風險: 心臟毒性是另一個與化療藥物相關的嚴重問題,例如用於腫瘤治療的蒽環類藥物。顯而易見,約有 23% 的病患面臨較高的心血管併發症,增加了長期的發病率。
- 相關症狀: 化療誘發的噁心、嘔吐、脫髮、極度疲勞和神經病變會顯著降低病患的生活品質,妨礙治療的依從性,並影響心理健康結果。
在亞洲地區,例如香港,由於人口特有的遺傳因素影響了對常用化療藥物的高度敏感性和不同反應,化療仍然存在問題。這些不同的反應率突顯了探索更適合亞洲人口固有的遺傳和代謝特性的治療方法的迫切性。
放射治療:組織損傷與二次癌症風險
針對胰臟癌細胞的放射治療採用電離輻射,目的是減少惡性細胞的存活率。然而,在晚期胰臟癌中,放射治療的療效會迅速減弱,嚴重妨礙整體治療效果。
- 組織損傷: 輻射相關的損害會對腫瘤床周圍的健康組織造成負面影響,導致嚴重的局部器官功能障礙、腸胃功能紊亂以及持續性疼痛症候群,嚴重損害病患的生活品質。
- 繼發性惡性腫瘤: 權威腫瘤學雜誌的證據 (JAMA Oncology, 2023) 強調二次癌症風險高得驚人,放療療程後二次癌症風險可高達 300%。這主要是由於輻射誘發健康 DNA 結構的損害,隨著時間的推移導致複雜的基因突變。
在亞洲人口中,胰臟癌的放射治療結果顯示出明顯的差異。流行病學研究顯示,需要積極放射治療的患者耐受性較差,且繼發性腫瘤發生率較高,因此急需創新。
睪丸癌手術介入的複雜性
儘管手術對早期胰臟癌有治愈的潛力,但遠不是普遍理想的方法。複雜的手術程序會帶來嚴重的手術風險及術後併發症,導致住院時間延長及醫療需求增加。
- 術後感染: 手術傷口和吻合部位會造成相當大的感染風險,尤其是免疫力較弱的髓腫癌病患。根據最近的臨床資料顯示,涉及胰臟手術的大型腹部手術感染率仍顯著偏高,幾乎達到 20%。
- 廣泛的恢復期: 複雜的重建手術要求嚴格的術後監測、營養支援和較長的恢復階段,對病患的身體、情緒和經濟造成沉重的負擔。
- 手術死亡率: 手術治療,尤其是 Whipple 手術,與 3%-5% 之間的圍手術期死亡率風險相關。儘管有專業的手術介入,胰臟瘘管、出血和敗血症等併發症仍經常發生,尤其是在老年人和醫療條件較差的人身上。
晚期或轉移性胰腺病例的手術效率低,進一步擴大了挑戰。亞洲和香港特有的醫療環境面臨操作限制和延遲,嚴重影響患者的預後和治療效果。
胰腺癌細胞的代謝抗性機制
最近的腫瘤學觀點越來越認同胰腺癌細胞固有的新陳代謝可塑性和適應能力,這對傳統的治療效果產生了深遠的影響。癌細胞表現出顯著的代謝脆弱性,但對標準療法卻產生顯著的抵抗機制。
- 增強 DNA 修復: 絨毛膜腫瘤細胞顯示出顯著的新陳代謝適應性,DNA 修復酵素活性增加高達 400%。這大大降低了傳統化療和放射治療的細胞毒性影響,使惡性細胞在治療干預下仍能存活和增殖。
- 葡萄糖依賴性和代謝抵抗: 接受標準治療的癌細胞會同時加強葡萄糖代謝(沃伯格效應)。這種誇張的新陳代謝轉換會優先處理存活,削弱傳統療法有效誘導細胞死亡的能力,進而導致有限的治療成功率和癌症持續復發。
新陳代謝抗性髓腫癌在亞洲遺傳背景下具有更重要的意義。它標誌著針對特定目標並運用已識別的代謝弱點的治療方法尚未滿足臨床需求的迫切性,可提高癌症管理的精確性並顯著改善治療結果。
晚期胰臟癌療效不足
傳統療法對晚期轉移性胰臟癌的療效大幅降低,使治療情況更加複雜。客觀反應率 (ORR) 低於 21%,突顯出傳統治療方式的重大缺點,突顯出創新治療進展的迫切需要。
- 有限的生存優勢: 化學治療和放射治療僅能稍微延長存活期,通常是以月而非年來衡量,突顯出需要立即關注的重大治療缺口。
- 生活品質嚴重受損: 治療的副作用加重了末期胰臟癌患者的情緒和身體狀況,進一步突顯了治療的不足,迫切需要新的方法。
由於亞洲和香港的醫療環境高度動態化,傳統胰臟癌治療的低療效需要結合代謝治療、個人化治療策略和精確靶向機制的突破性解決方案,以應對當地普遍存在的遺傳和代謝特徵。
總括而言,儘管化學療法、放射治療和手術方法在治療胰臟癌的傳統過程中扮演著重要的角色,但仍遇到嚴重的限制和副作用。這個現實強調了接受以新陳代謝為中心的新療法的必要性,為香港、亞洲和其他地區的胰腺癌患者帶來了希望和實質的改善。