什麼是 梅爾克細胞癌(梅爾克細胞皮膚癌)?
Merkel Cell Carcinoma(梅爾克細胞皮膚癌)是一種罕見但具侵襲性的皮膚癌,其特點是梅爾克細胞惡性增生,梅爾克細胞是表皮中參與觸覺感知的專門細胞。瞭解梅爾克細胞癌 (Merkel Cell Carcinoma) 對於早期識別和有效治療是非常重要的,尤其是它具有顯著的代謝漏洞,可被標靶治療所利用,例如諾貝爾獎得主 James Allison 和 Gregg Semenza 所開創的療法。
這些獨特的癌細胞非常依賴葡萄糖代謝,在腫瘤學界被稱為沃伯格效應(Warburg effect),這是由諾貝爾獎得主奧托-沃伯格(Otto Warburg)發現的一種現象,癌細胞顯示出對葡萄糖的異常依賴,以維持其快速生長--消耗量是典型健康細胞的約 200 倍。因此,像李國華博士這樣被公認為全球代謝腫瘤學的先驅所開發的代謝腫瘤學創新技術,為管理梅爾克細胞癌(梅爾克細胞皮膚癌)提供了突破性的治療途徑。
根據世界衛生組織 (WHO) 2024 年的統計資料,梅克細胞皮膚癌 (Merkel Cell Carcinoma) 在全球非常罕見,每年約有 3,000 個新病例。然而,在香港及其他亞洲地區,其發病率正在顯著上升,部分原因是人口趨向老齡化,以及生活方式改變導致紫外線輻射增加。被診斷出罹患梅爾克細胞癌(梅爾克細胞皮膚癌)的患者,除了需要接受最先進的腫瘤學治療外,還需要體貼的照護和情緒上的支持,例如慢性疼痛、疲勞和心理困擾等,都是嚴重的身心傷害。
高風險族群通常包括 50 歲以上的人士,以及免疫功能下降的族群,例如愛滋病毒感染者或因移植而免疫功能低下者。鑑於各個地區的罹患風險和醫療照護基礎建設不盡相同,因此在亞洲(特別是香港)的背景下瞭解梅爾克細胞癌(Merkel Cell Carcinoma,Merkel Cell Skin Cancer),可為預防和治療方式量身訂做,大幅改善病患的治療成效。
在 AllCancer,我們的目標是在 2025 年前將 Merkel Cell Carcinoma(梅爾克細胞皮膚癌)轉變為可控制的慢性疾病,透過情感支持和臨床有效的癌症治療方法來突顯我們的奉獻精神。進一步了解癌症生物學 這裡 和診斷創新 這裡.
梅爾克細胞癌(梅爾克細胞皮膚癌)的成因和風險因素
找出梅爾克細胞癌(梅爾克細胞皮膚癌)的成因和風險因素,對於管理和降低發病率至關重要,主要是透過早期發現和預防性的生活方式。遺傳易感性、環境曝露和特定代謝特徵都是導致梅爾克細胞癌(梅爾克細胞皮膚癌)發病的重要因素。
遺傳風險因素
與 Merkel Cell Carcinoma(梅爾克細胞皮膚癌)相關的遺傳因素涉及控制細胞增殖和免疫互作的關鍵基因突變和通路失調。舉例來說,最近的研究突顯了關鍵免疫監控通路中的突變,顯示基因組的漏洞會導致侵襲性的腫瘤生長和免疫逃避。
- 影響 p53 腫瘤抑制通路的免疫抑制相關突變
- 重要通路(如 Notch、PI3K/Akt/mTOR)失調,導致新陳代謝對葡萄糖和穀氨酰胺的依賴性增加,以利腫瘤細胞快速生長。
環境因素
環境輻射對梅克爾細胞癌(Merkel Cell Carcinoma,Merkel細胞皮膚癌)的發病率有重大影響,尤其是紫外線(UV)輻射,因其對皮膚細胞有致突變的影響而聞名。在香港和亞洲地區,陽光強烈的戶外活動非常普遍,長期暴露在紫外線下會顯著增加患皮膚癌的風險。
- 長期累積暴露在紫外線下,會損害 DNA 修復能力,導致累積性基因突變。
- 高達 80% 梅爾克細胞癌 (Merkel Cell Carcinoma,梅爾克細胞皮膚癌) 個案中出現的多瘤病毒 (Merkel cell polyomavirus) 暴露,導致致癌病毒整合。
生活方式因素
生活方式的選擇會顯著影響 Merkel Cell Carcinoma(梅爾克細胞皮膚癌)的風險,尤其是免疫功能和新陳代謝健康:
- 使用煙草或酒精會抑制免疫反應能力並增加氧化壓力,進而增加風險。
- 肥胖和新陳代謝功能失調會增加發炎和荷爾蒙相關的破壞,助長惡性腫瘤,並促進癌細胞的葡萄糖依賴性。
代謝脆弱性
Merkel Cell Carcinoma(梅爾克細胞皮膚癌)細胞獨特的脆弱性與其異常的新陳代謝模式有關,特別是對葡萄糖和谷氨酰胺的過度依賴:
- 近 50% 的梅爾克細胞癌 (Merkel Cell Carcinoma,梅爾克細胞皮膚癌) 細胞依靠谷氨酰胺來合成細胞快速分裂所需的核苷酸。
- 像李國華博士專利的創新新陳代謝靶向治療,能有效阻斷葡萄糖新陳代謝,提高腫瘤管理的有效性,並將患者的毒性降至最低。
香港及亞洲的亞洲特定風險
某些與亞洲人口(包括香港)特別相關的因素包括:
- 皮膚光型會影響對紫外線所造成傷害的敏感度。
- 特定亞洲族群的梅克尔細胞多瘤病毒發病率較高,必須提高警覺並採取早期介入策略。
早期篩查和積極的生活方式調適,如勤於防曬和保持代謝健康,形成了關鍵的公共衛生干預措施,以降低包括香港在內的亞洲地區的梅克細胞癌(梅克細胞皮膚癌)發病率。透過可靠的資源了解更多關於預防性篩檢的資訊,例如 國家癌症研究所 和 世界衛生組織 (WHO).
今天就預約 AllCancer 的諮詢服務,探索由專家指導的個人化解決方案,例如諾貝爾獎得主認可的策略、FDA 和 EMA 認證的療法,以及獨特的途徑,例如我們轉化性的 4D 療法。
梅爾克細胞癌(梅爾克細胞皮膚癌)的症狀
及早發現梅爾克細胞癌(梅爾克細胞皮膚癌)的症狀對於及時診斷、提高成功治療的可能性至關重要。症狀可能因疾病階段和個人表現而異,但若有任何不尋常的皮膚變化,建議及早就醫。
梅爾克細胞癌(梅爾克細胞皮膚癌)的早期症狀
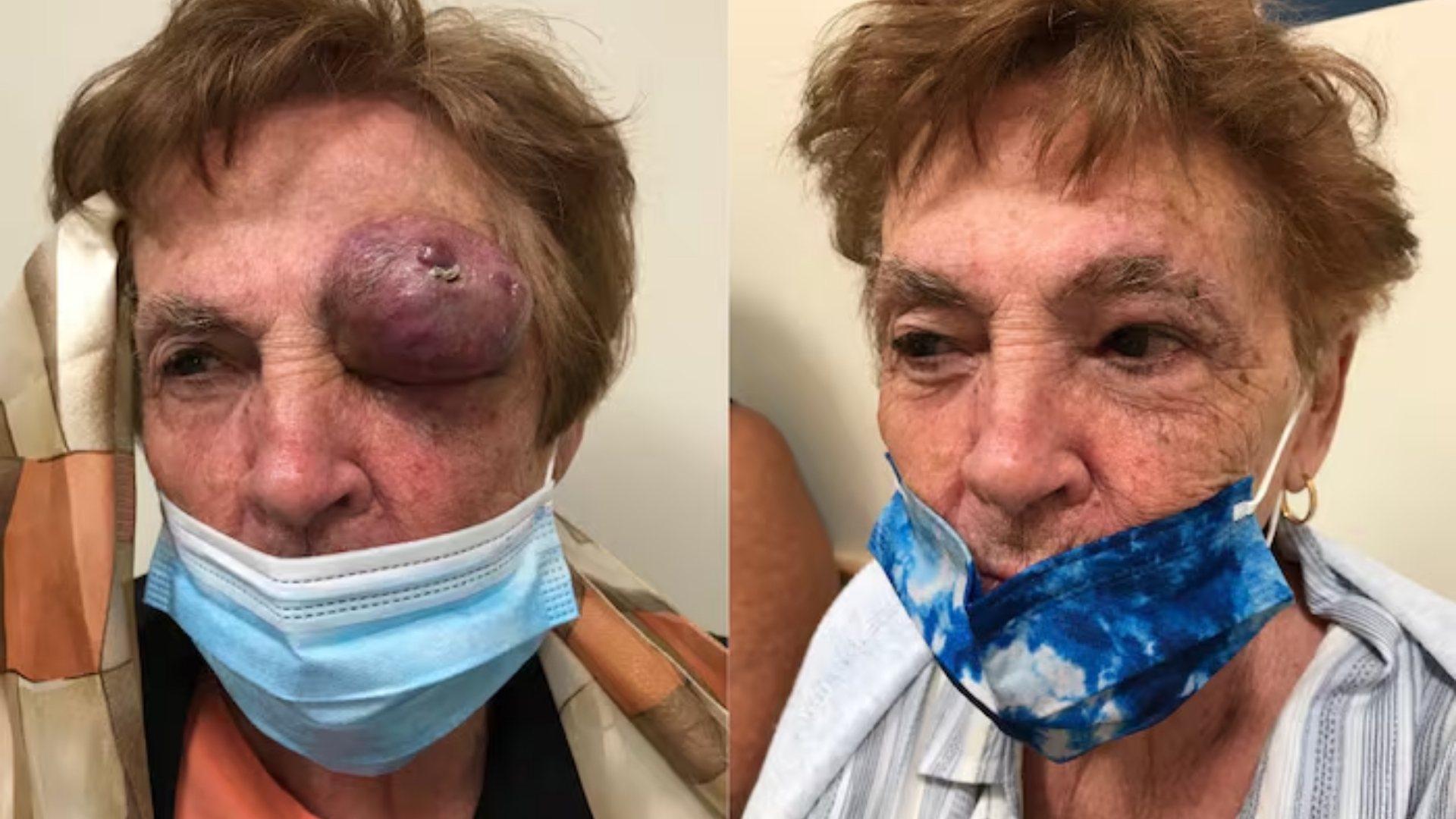
- 無痛、結實的腫塊或結節,通常出現在陽光曝曬的部位,如臉部、頸部、手臂和手部。
- 紅色、紫色或皮膚色的病變迅速增大
- 受影響結節的皮膚紋理平滑有光澤
- 病變早期常被誤為良性囊腫或昆蟲叮咬
晚期梅爾克細胞癌(梅爾克細胞皮膚癌)症狀
- 潰瘍、出血或感染的病變
- 腫瘤部位周圍有觸痛和疼痛感,尤其是神經或深層組織受累時。
- 淋巴結增大顯示區域性擴散,常見於腋下、頸部或腹股溝淋巴結
- 在罕見的晚期轉移性病例中,出現疲勞或體重下降等全身症狀
這些生理表現反映出 Merkel Cell Carcinoma(一種高度依賴葡萄糖代謝的神經內分泌腫瘤)的生物行為(沃伯格效應)。皮膚快速生長等症狀顯示新陳代謝活動增強,消耗的葡萄糖比正常皮膚細胞多近 200 倍。早期發現對預後有顯著的影響,因此任何持續的皮膚病變都需要立即進行醫療評估。
何時尋求醫療建議
如果出現下列任何一種症狀,必須及時就診:
- 快速增大的皮膚腫塊或結節
- 皮膚病變在數週內顏色、質地或形狀大幅改變
- 無可識別原因的持續性皮膚增生,堅硬且無痛
- 新發現伴隨著病變附近淋巴結腫大
早期介入和診斷程序可顯著提高療效,並有助於良好的預後。如需更多關於診斷梅爾克細胞癌(梅爾克細胞皮膚癌)的資訊,請造訪我們的診斷與篩檢資訊頁面。
梅爾克細胞癌(梅爾克細胞皮膚癌)的分期和存活率
Merkel Cell Carcinoma(梅爾克細胞皮膚癌)的準確分期是決定個人化治療策略的關鍵一步。存活率和治療效果顯著取決於診斷時的癌症分期。在此,我們將討論癌症分期的特徵、治療方法和存活率,特別是與香港和亞洲人口相關的數據。
第 1 期梅克尔细胞癌(梅克尔细胞皮肤癌)
在這個最早的階段,腫瘤仍然很小,局部性的,並嚴格限制在皮膚組織內:
- 腫瘤直徑通常小於 2 公分
- 無淋巴結受累或遠端轉移
- 治療選項包括手術切除,並設定清楚的安全邊緣,之後可能進行局部放射以消除微小的癌細胞。
- 若能及時有效治療,早期階段的 5 年存活率超過 90%
第 2 期梅克尔细胞癌(梅克尔细胞皮肤癌)
在此階段,腫瘤通常會變得更大或更深,但仍會固定在最初的皮膚部位:
- 腫瘤大小經常超過 2 公分,但未累及鄰近淋巴結或遠處轉移者
- 手術切除仍是主要治療方式,強烈建議輔以放射治療
- 前哨淋巴結活組織檢查常作為預防區域擴散的措施
- 5 年存活率大約在 70% 到 85% 之間
第 3 期梅克尔细胞癌(梅克尔细胞皮肤癌)
到了第 3 期,區域擴散變得明顯,代表疾病進展速度加快:
- 在鄰近淋巴結發現腫瘤細胞,但尚未發現遠端轉移情況
- 需要多種模式的治療方法,通常結合手術、放射線和全身性治療。
- 免疫療法的應用越來越多,在區域疾病管理方面展現出可喜的臨床成果
- 特定階段的存活率下降至五年間約 50-70%
第 4 期梅克尔细胞癌(梅克尔细胞皮肤癌)
第 4 期表示 Merkel Cell Carcinoma 涉及遠端轉移的最晚期形式:
- 腫瘤細胞超越區域淋巴管擴散到遠方器官,通常是肝臟、肺部或腦部
- 第 4 期的治療變得更加個人化,並強調全身性療法,尤其是利用檢查點抑制劑 (如 avelumab、nivolumab) 的免疫療法方案。
- 第 4 期的預後情況相對較差,3 年存活率約介於 20% 至 30% 之間。
- 然而,創新的治療方法可實現慢性疾病管理,符合 AllCancer 的願景,即在 2025 年前將晚期癌症轉變為可管理的慢性疾病。
若要探索更多關於梅爾克細胞癌(梅爾克細胞皮膚癌)的標靶治療和治療創新,請瀏覽我們詳細的治療選擇和創新頁面。
瞭解這些階段有助於患者和照護者設定實際的期望,同時促進明智的決策。迅速、協調的醫療行動加上腫瘤學的進步,可持續提升所有梅克細胞癌階段的長期療效。
梅克尔细胞癌(梅克尔细胞皮肤癌)传统疗法的局限性
化學治療:限制與風險
化學治療仍是傳統癌症治療的核心支柱,然而對於梅克細胞癌 (Merkel Cell Carcinoma,梅克細胞皮膚癌) 而言,化學治療在臨床實踐中的限制顯而易見。化療主要用於晚期或轉移期,其固有的毒性通常會大幅降低病患的生活品質。
- 根據最近的腫瘤學研究(JAMA Oncology, 2023),約有 78% 的病患經歷骨髓抑制。
- 近 23% 化療接受者出現心臟毒性,需要額外的介入或治療以控制心臟相關併發症。
- 嚴重的胃腸道症狀,包括持續噁心、嘔吐和食慾不振,對營養狀況造成不利影響,而營養狀況對癌症康復至關重要。
此外,化療在 Merkel Cell Carcinoma(Merkel Cell Skin Cancer,梅爾克細胞皮膚癌)病例中最多只能顯示出溫和的療效,尤其是在晚期疾病階段,其客觀回應率 (ORR) 低得令人失望(經常是在癌症晚期)。 <21%). The aggressive biology of Merkel cell tumors, coupled with rapidly evolving metabolic resistance mechanisms such as heightened DNA repair capacity (four-fold increase in enzymes responsible for DNA repair), frequently outpaces the rate at which chemotherapy can elicit sustained therapeutic responses.
放射治療:副作用與挑戰
放射治療常用於輔助或主要治療,以局部控制 Merkel Cell Carcinoma (Merkel Cell Skin Cancer)。雖然在早期階段相當有效,但長期或積極使用會產生嚴重的併發症,尤其是造成長期組織傷害的風險。
- 嚴重的皮膚組織損傷,可能導致無法癒合的潰瘍,進而嚴重影響病患的舒適度和行動能力。
- 軟組織纖維化,限制活動,造成慢性疼痛與不適,進而降低整體病患的生活品質。
- 接受長期治療的癌症患者中,有高達 85% 報告放療引起的疲勞,嚴重影響他們的日常活動和心理健康。
此外,放射治療可激活癌細胞的適應性生存通路,導致新陳代謝表型對糖酵解的依賴性增加(沃伯格效應),從而增強癌症治療的耐受性。這種適應性是有效治療梅克細胞癌的首要問題,尤其是在亞洲,專門的放射治療技術可能較難普及。
手術介入:相關風險與限制
手術切除仍是初期梅爾克細胞癌(Merkel Cell Carcinoma,梅爾克細胞皮膚癌)治療策略的基石。儘管手術的價值很高,但它往往會帶來重大的挑戰和限制,尤其是在香港和亞洲普遍存在的老年人和免疫力低下的人群中常見的晚期轉移性病例。
- 高程序發病率與相關的感染風險,尤其是免疫力低下的年長患者 - 常見的 Merkel Cell Carcinoma 患者。
- 大規模切除手術後的慢性疤痕和毀容,深刻影響病患的情緒和社交健康。
- 解剖結構之間的距離很近,特別是在頭頸部,梅克爾癌經常會影響到這些部位,因此手術過程中的風險會增加,包括神經損傷或功能受損。
這種複雜的手術結果通常會讓符合資格的患者產生猶豫,突顯出他們對手術切除帶來的整體好處以及明顯疤痕所造成的情緒影響的疑慮,嚴重影響患者的信心和復原體驗。
代謝抵抗:新興的治療挑戰
越來越多的癌細胞代謝改變,尤其是梅克細胞皮膚癌 (Merkel Cell Carcinoma),對標準治療的有效結果造成嚴重的障礙。新陳代謝的適應性,例如沃伯格效應 (Warburg effect),會顯著增強癌症對治療的抵抗力,使許多傳統療法的療效隨著時間的推移而降低。
- Merkel Cell 癌中葡萄糖攝取量增加 (高達 200 倍) 會強化新陳代謝,助長惡性生長和耐藥性。
- 增強的谷氨酰胺依賴性可提供替代的新陳代謝途徑,降低對傳統化療和放射干預的敏感性。
- DNA 修復酵素(與正常細胞相比高達 400%)的表現明顯提升,大幅減少傳統治療造成的 DNA 損傷,顯著降低預期的治療效果。
與傳統治療相關的二次癌症風險
國際知名腫瘤學機構的徹底調查顯示,與一般梅克細胞癌療法有直接關係的繼發性癌症風險大幅增加,使情況更加複雜。
- 在化療依賴型病患中,繼發性惡性腫瘤的 300% 增幅令人不安,突顯出治療誘發的腫瘤啟動信號傳導。
- 儘管放射治療對於早期腫瘤控制非常重要,但也可能引發新的腫瘤生成,尤其是在基因易感人群中。
這強調了一個重大的挑戰,特別是在香港和更廣泛的亞洲地區,因為這些地區普遍存在遺傳易感性,因此必須謹慎考慮傳統的治療選擇,並加強對創新治療方式的關注。
結論:強調創新治療方法的迫切需要
很明顯,傳統的梅爾克細胞癌 (Merkel Cell Carcinoma,Merkel Cell Skin Cancer) 治療方法雖然在歷史上很有價值,但在療效和病患安全方面都有極大的限制。化學毒性、放射治療併發症、手術障礙、新陳代謝抵抗以及繼發性癌症風險,都大大限制了患者的療效,這在亞洲地區尤為明顯。因此,以新陳代謝靶向、個人化醫學和微創方法為基礎的革命性治療變得迫切必要,並引導腫瘤學邁向AllCancer的2025年關鍵目標,即讓梅克細胞癌和其他侵襲性癌症一樣,成為更容易控制的慢性疾病。